高齢者の患者さんが多い医院では、これを行うことで口の中の障害の予防につながります。
予防歯科の中でも、かかりつけ医院として患者さんの生活の質を守る役割を担っている医院としては、積極的に導入したいところです。
しかし、点数自体があまり高くなく、さらに原価(材料費など)も結構かかるため二の足を踏む医院さんも多いです。
そこでこの口腔機能低下症の導入判断について、どのように考えたらよいかを記してみました。
Contents
口腔機能低下症の導入をしたいが材料費が結構かかるため迷っています

2018年4月の診療報酬の改定で、口腔機能低下症が新規導入されました。
対象患者さんは65歳以上で、20本未満の残存歯の方です。
そして、歯周病治療をメインにしている歯科医院の院長から次のような相談がありました。
「当院は歯周病治療をメインに行っており、そのため患者さんは高齢者が多い医院です。そこで、新しく導入された口腔機能低下症を積極的に導入したいと思うのですが、調べてみると原価が結構高いことが分かりました。この検査を実施することで、患者さんにとっては口腔機能障害の予防になるため、どんどん実施していきたいのですが、やればやるほど赤字ということになると正直、長く続けられません。どうしたらよいでしょうか」
そこでまず「口腔機能低下症を導入していくにあたりどのような利点があるのか?」について、院長にコーチングしながら整理しました。
まず患者さんにとっての利点は、口腔機能障害の予防につながるということでした。
例えば、
- 飲みにくい
- 食事をするときにむせる
- そもそも食べにくい
- 口がスグ乾く
といったことの予防につながります。
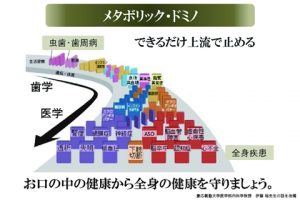
また、院長はこのような口腔内の衰えは「全身の健康にも影響するので、患者さん1人1人の生活の質を落とさないためにも、積極的に導入して地域に貢献していきたい」と考えられていました。
厚生労働省の資料にもこの点が記されています。
そのため歯周病メインの医院でありながら、予防型歯科医院づくりにも取り組んでいる医院にとっては、積極的に取り組んでいきたいものです。
次に、院長が迷う点についても同じくコーチングしながら整理しました。
院長が迷っているのは、
- この検査の収支事態が見合うか
- これを多くやるほど赤字になり、その分を他の治療で補わなければならなくなるとキツイ
という2点でした。
口腔機能低下症の個別収支を明確にしてみます

次に、口腔機能低下症の個別収支について、この院長が調べた内容を教えて頂きました。
すると、
低舌圧が140点で、咀嚼機能低下が140点、さらに月1回の口腔機能管理料が100点でした。
つまり、これが売上部分に該当します。
次に、高いと考えられている材料(原価)です。
それは咀嚼の測定用グミゼリーや、感圧フィルムです。
低舌圧は1回560円(初期費用:14万円)、咀嚼機能低下症は984円(初期費用:4万円)です。
これらは、いわゆる変動費(売上に比例してかかる費用)になります。
そこで、この2つの検査を行う上での収支を出してみます。
売上は3,800円(140点+140点+100点)で、原価(変動費)は1,544円(560円+984円)です。
これをお金のブロックパズルに当てはめてみます。

このように、粗利額は2,256円となりました。
仮にこれを30分かけたとすると、1時間当たりの粗利は2倍の4,512円です。
歯科衛生士1人がチェア1台を占有しながら行うには、人件費と設備費を含めると赤字になる可能性大です。
SPT2(歯周病安定期治療)であれば、1時間かけても1万円ぐらいの粗利になるため、約半分以下です。
30分で行うところを15分で行うことができれば、SPT2と同じくらいの時間当たり粗利にはなりますが、15分で行うのはかなり大変でしょう。
仮にできるようになったとしても一定の経験値が必要で、そこに到達するまでに一定の時間がかかるはずです。
口腔機能低下症の導入を経営的なことも考えて導入する

このように口腔機能低下症の検査を単体で考えると、経営的にはかなり厳しそうです。(SPT2だけに絞って患者さんを回した方が経営的には利益が大きいのは事実です)
では、やめるのか?
冒頭で院長にお聞きしたように患者さん、そして地域にも貢献できる權坐であり、特に高齢者が多い医院にとっては積極的に導入したいという思いが強くあることでしょう。
そこで、視点を変えてみます。
口腔機能低下症単体では、ギリギリ収支0ぐらいだとしても時間軸を伸ばして考えると経営的(収支)にどうなるか?
もう少し平たく言えば、1人の患者さんにこの検査を行うことで、どのようなメリットが長期で考えられるか? です。
例えば、
- メインテナンスの継続化
- 欠損に対して自費の義歯やインプラント
- 物販(次亜塩素酸水など)
につながる可能性があれば、それは単体では利益がでなくても、積極的に導入する価値があるのではないでしょうか。
| 【骨太方針】
口腔の健康は全身の健康にもつながることからエビデンスの信頼性を向上させつつ、国民への適切な情報提供、生涯を通じた歯科健診、フレイル対策にもつながる歯科医師、歯科衛生士による口腔健康管理など歯科口腔保健の充実、入院患者等への口腔機能管理などの医科歯科連携に加え、介護、障害福祉関係機関との連携を含む歯科保健医療提供体制の構築に取り組む |
上記は、口腔機能の向上、オーラルフレイル対策について厚生労働省が積極的に推進している内容です。
これらが長期的にみて、日本の医療費全体の削減につながってくることが予想されるためです。
また、国の骨太方針(2019)にも上記のような記述があります。
このように考えると、これは今後も様々な形で加算などに結び付く可能性も高いです(あくまでも予想です)。
また、検査の特性上からも、かかりつけ強化診療所の認定・更新にも影響してくるかもしれません。
これらをまとめ、口腔機能低下症の検査導入の判断をする3つの視点は以下の通りです。
【口腔機能低下症の検査導入判断の3つの視点】
✔医院の理念やコンセプトに合っているか? 合っているとしたらどういう点か?
✔この検査を単体ではなく時間軸をのばして考えると、どのような価値があるか?
✔その上で継続して実施していけそうか?
この3つの観点で書き出してみて、この口腔機能低下症の導入の判断をしてみていただければと思います。
関連記事
骨太の方針2019を読み解く!口腔機能管理の推進や医科歯科連携が加速する
厚労省のスライド(資料)がよくできています!これをリコールの中断対策に使います
▶医科歯科連携・YouTube動画活用で予防型歯科医院をアップデートする!

▶「初診・治療計画・補綴計画・リコール」などカウンセリング教材